Para muchas personas, el sueño de formar una familia es uno de los proyectos más significativos y profundos que se pueden emprender. En ese camino, cuando la concepción no llega de manera inmediata, es natural que surjan dudas, temores y un mar de preguntas. A menudo, el enfoque suele centrarse inicialmente en la mujer, pero hoy sabemos que el camino hacia la paternidad es una historia que se escribe de a dos.
Entender la salud reproductiva propia es un acto de valentía y responsabilidad. No se trata solo de números o estadísticas, sino de conocer las posibilidades de tu cuerpo para dar vida. La medicina moderna ha avanzado lo suficiente como para brindarnos respuestas claras a través de procesos sencillos, permitiéndonos abordar cualquier desafío con esperanza y estrategias basadas en la ciencia. En este proceso, el apoyo y la información precisa son tus mejores aliados.
¿Qué es la Prueba de Fertilidad Masculina y por qué es importante?
La evaluación de la capacidad reproductiva en el hombre consiste en un conjunto de análisis clínicos diseñados para determinar la calidad y cantidad de las células reproductivas masculinas. De acuerdo con datos de la Organización Mundial de la Salud (OMS), aproximadamente una de cada seis parejas experimenta dificultades para concebir, y en cerca de la mitad de estos casos, existen factores relacionados con el sistema reproductor masculino.
Realizar estas pruebas de manera temprana es vital por varias razones. En primer lugar, permite identificar causas tratables, como desequilibrios hormonales o variaciones anatómicas, que podrían estar dificultando el proceso. En segundo lugar, ayuda a evitar que la pareja se someta a procedimientos innecesarios o invasivos antes de tener un diagnóstico completo. Finalmente, brinda claridad emocional, permitiendo que ambos integrantes de la pareja comprendan su situación actual y tracen un plan de acción conjunto con el respaldo de especialistas.
El Seminograma (Espermatograma): La Prueba Clave
El seminograma, también conocido como espermatograma o espermiograma, es el análisis fundamental y el punto de partida para cualquier estudio de fertilidad. Esta prueba de laboratorio examina de manera detallada las características de la muestra de fluido seminal proporcionada por el paciente para evaluar su potencial de fecundación.
A través de un microscopio de alta precisión, los especialistas analizan tres parámetros esenciales que definen la calidad de las células reproductivas:
- Recuento o concentración: Se mide cuántos millones de células están presentes por mililitro de fluido. Una cantidad adecuada aumenta las probabilidades de que una de ellas llegue a su destino.
- Movilidad (Motilidad): Se observa la capacidad de desplazamiento. Es crucial que las células tengan un movimiento progresivo y vigoroso para atravesar el sistema reproductor femenino.
- Morfología: Se evalúa la forma y el tamaño. Aquellas con una estructura óptima tienen mayor facilidad para interactuar con el óvulo.

Recolección de la Muestra: Pasos y Consideraciones
Para que los resultados sean precisos y reflejen fielmente la realidad biológica del paciente, el procedimiento de obtención de la muestra debe seguir pautas estrictas. Aunque pueda generar cierta incomodidad inicial, seguir estas instrucciones garantiza que el análisis sea válido.
Es fundamental mantener un periodo de abstinencia de actividad íntima de entre 2 y 7 días previos a la prueba. Un tiempo menor podría arrojar un conteo bajo, mientras que un tiempo excesivo podría afectar la movilidad de las células. La muestra debe recolectarse íntegramente por masturbación en un recipiente estéril proporcionado por el laboratorio. Es sumamente importante no utilizar lubricantes ni preservativos convencionales, ya que sus componentes pueden ser nocivos para las células analizadas.
Si la muestra se obtiene fuera del centro médico, debe entregarse en un plazo máximo de una hora y mantenerse a temperatura corporal (cerca del cuerpo, por ejemplo, en un bolsillo interior) para evitar cambios bruscos que alteren los resultados.
Análisis Macroscópico del Semen: Volumen, pH y Viscosidad
Antes de pasar al microscopio, el laboratorio realiza una evaluación visual y química inmediata de la muestra, siguiendo los estándares internacionales de la Organización Mundial de la Salud (OMS). Estos factores "macroscópicos" dan pistas iniciales sobre la salud de las glándulas anexas del sistema reproductor.
-
- Volumen: Lo habitual es una cantidad igual o superior a 1.4 mililitros. Un volumen muy bajo podría indicar una obstrucción o problemas en las vesículas seminales.
- pH: El fluido debe ser ligeramente básico (generalmente mayor a 7.2). Si es demasiado ácido, podría sugerir una infección o la ausencia de ciertos conductos.
- Viscosidad y Licuefacción: La muestra se analiza para ver qué tan rápido pasa de un estado denso a uno líquido. Si permanece demasiado viscosa, las células reproductivas podrían tener dificultades para nadar libremente.
Otras Pruebas de Fertilidad Masculina Complementarias
En ocasiones, el seminograma inicial puede arrojar resultados que requieren una investigación más profunda. La medicina reproductiva cuenta con herramientas adicionales para llegar a la raíz del problema y proponer tratamientos personalizados.
Exploración Física y Antecedentes Médicos
El primer paso complementario es siempre una consulta con el especialista en Urología. Mediante una exploración física cuidadosa de la zona íntima, el médico puede detectar anomalías anatómicas, como el varicocele (dilatación de las venas del escroto), que es una causa frecuente y tratable de baja calidad celular. Asimismo, se revisarán los antecedentes médicos, incluyendo cirugías previas, infecciones pasadas o exposición a factores ambientales y hábitos de vida que puedan influir.
Estudio Hormonal para la Fertilidad Masculina
El funcionamiento del órgano reproductor masculino está regulado por un delicado equilibrio químico controlado por el cerebro. Mediante un análisis de sangre, se miden los niveles de hormonas clave como la Testosterona, la Hormona Foliculoestimulante (FSH), la Hormona Luteinizante (LH) y la Prolactina. Si estos niveles están alterados, pueden afectar directamente la producción de células reproductivas.
Pruebas Genéticas: Fragmentación del ADN Espermático y Síndrome de Klinefelter
Cuando las causas no son evidentes o se presentan abortos recurrentes, se recurre a estudios genéticos especializados:
-
- Fragmentación del ADN Espermático: Esta prueba analiza si el material genético dentro de las células reproductivas presenta cortes o daños. Un alto nivel de fragmentación puede dificultar la llegada a un embarazo a término, incluso si el seminograma parece normal.
- Síndrome de Klinefelter: Es una condición cromosómica en la que el hombre nace con un cromosoma X extra (47,XXY). Esto puede causar un desarrollo menor de la zona íntima y una producción muy baja o nula de células reproductivas, pero su diagnóstico permite buscar alternativas terapéuticas adecuadas.
Otras Pruebas de Fertilidad Masculina Complementarias
En ocasiones, el seminograma inicial puede arrojar resultados que requieren una investigación más profunda. La medicina reproductiva cuenta con herramientas adicionales para llegar a la raíz del problema y proponer tratamientos personalizados.
Exploración Física y Antecedentes Médicos
El primer paso complementario es siempre una consulta con el especialista en Urología. Mediante una exploración física cuidadosa de la zona íntima, el médico puede detectar anomalías anatómicas, como el varicocele (dilatación de las venas del escroto), que es una causa frecuente y tratable de baja calidad celular. Asimismo, se revisarán los antecedentes médicos, incluyendo cirugías previas, infecciones pasadas o exposición a factores ambientales y hábitos de vida que puedan influir.
Estudio Hormonal para la Fertilidad Masculina
El funcionamiento del órgano reproductor masculino está regulado por un delicado equilibrio químico controlado por el cerebro. Mediante un análisis de sangre, se miden los niveles de hormonas clave como la Testosterona, la Hormona Foliculoestimulante (FSH), la Hormona Luteinizante (LH) y la Prolactina. Si estos niveles están alterados, pueden afectar directamente la producción de células reproductivas.
Pruebas Genéticas: Fragmentación del ADN Espermático y Síndrome de Klinefelter
Cuando las causas no son evidentes o se presentan abortos recurrentes, se recurre a estudios genéticos especializados:
-
- Fragmentación del ADN Espermático: Esta prueba analiza si el material genético dentro de las células reproductivas presenta cortes o daños. Un alto nivel de fragmentación puede dificultar la llegada a un embarazo a término, incluso si el seminograma parece normal.
- Síndrome de Klinefelter: Es una condición cromosómica en la que el hombre nace con un cromosoma X extra (47,XXY). Esto puede causar un desarrollo menor de la zona íntima y una producción muy baja o nula de células reproductivas, pero su diagnóstico permite buscar alternativas terapéuticas adecuadas.
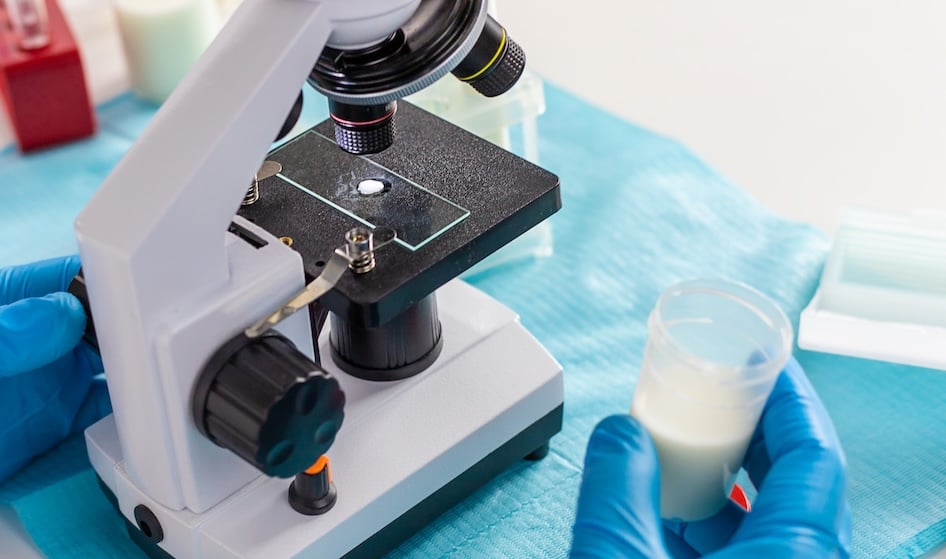
Costo y Preparación para las Pruebas de Fertilidad Masculina
La inversión en estas pruebas varía según la complejidad de los estudios solicitados por el especialista. El seminograma básico es una prueba accesible y de rápida realización, mientras que los estudios genéticos o de fragmentación suelen requerir una tecnología más avanzada.
En cuanto a la preparación, además de la abstinencia de actividad íntima ya mencionada, se recomienda llevar una vida saludable en los meses previos a la prueba, ya que el ciclo de producción de nuevas células reproductivas dura aproximadamente tres meses. Evitar el consumo excesivo de sustancias nocivas, mantener una temperatura fresca en la zona íntima (evitando saunas o ropa demasiado ajustada) y gestionar el estrés pueden favorecer mejores resultados.
Interpretación de Resultados y Próximos Pasos
Es fundamental entender que un solo resultado alterado no define un diagnóstico de infertilidad permanente. Factores temporales, como una infección reciente o un periodo de estrés intenso, pueden afectar la muestra. Por ello, es común que los especialistas soliciten repetir el seminograma después de unas semanas para confirmar los hallazgos.
Una vez que el equipo médico cuenta con toda la información, los próximos pasos se diseñan a la medida de la pareja. Las soluciones pueden ir desde cambios en el estilo de vida y suplementos nutricionales, hasta tratamientos hormonales, correcciones quirúrgicas menores o el uso de técnicas de reproducción asistida.
Tu camino hacia la paternidad con el respaldo de expertos
Entendemos que este proceso es mucho más que una serie de exámenes médicos; es una etapa llena de emociones y expectativas. El compromiso con tu salud reproductiva es el primer paso para construir el futuro que deseas junto a tu pareja.
En Auna, nuestra Unidad de Medicina Reproductiva está diseñada para ofrecerte un diagnóstico integral y humano. Contamos con especialistas de primer nivel y la tecnología más avanzada para acompañarte en cada etapa, brindándote respuestas certeras y el apoyo que necesitas para alcanzar tu sueño de formar una familia.
Conoce más sobre nuestra Unidad de Medicina Reproductiva aquí.

Bibliografía / Referencias
- Auna – Unidad de Medicina Reproductiva. Planes de medicina reproductiva y servicios disponibles. https://planes.auna.org/medicina-reproductiva/
- Organización Mundial de la Salud (OMS). Manual para el examen y procesamiento del semen humano, sexta edición. https://www.who.int/publications/i/item/9789240030725
- Mayo Clinic. Infertilidad masculina: Diagnóstico y tratamiento. https://www.mayoclinic.org/es/diseases-conditions/male-infertility/diagnosis-treatment/drc-20374780
- American Urological Association (AUA) / American Society for Reproductive Medicine (ASRM). Guía clínica para el diagnóstico y tratamiento de la infertilidad masculina (Actualización 2024). https://www.auanet.org/guidelines-and-quality/guidelines/male-infertility
- MedlinePlus / Biblioteca Nacional de Medicina (NIH). Análisis de semen y parámetros de salud reproductiva. https://medlineplus.gov/spanish/ency/article/003627.htm
- MedlinePlus / Biblioteca Nacional de Medicina (NIH). Síndrome de Klinefelter: Información genética para pacientes. https://medlineplus.gov/spanish/ency/article/000382.htm



 Conoce Auna
Conoce Auna Notas de salud
Notas de salud Salud especializada
Salud especializada Salud empresas
Salud empresas Guías de salud
Guías de salud Chequeos preventivos
Chequeos preventivos Vacunación
Vacunación Beneficios
Beneficios




